検査科とシステム化

検査室もシステム化されているのかな・・・?
多くの病院は電子カルテを導入し、カルテの管理や医師からのさまざまな指示、検査、処方、食事など、すべてがシステム化されています。ここでは、検査科のシステム化について、過去の運用形態を振り返りながら考えていきます。

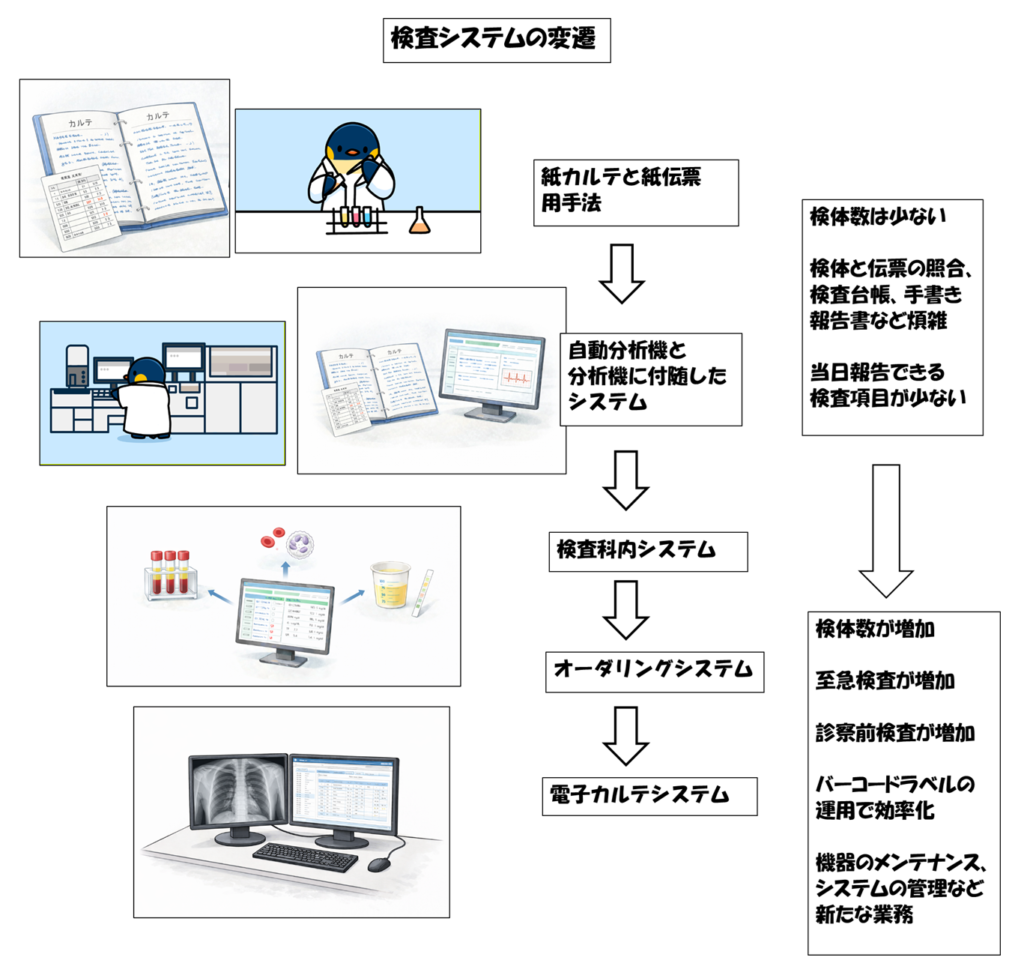
検査体制の変遷
紙カルテと紙伝票

以前は、紙のカルテで診療が行われてました。そして、レントゲン、検査、薬剤の処方、点滴の指示や食事の指示などは、すべて紙の伝票が使われていました。看護師の看護記録なども手書きでした。
紙伝票は複写式で、医事伝票と依頼伝票の2枚綴りや、控え伝票もあって3枚綴りのものが多かったと思います。医事伝票の剥がし忘れや、伝票の不備などのトラブルなども起きていました。

紙伝票は原則として手書きです。カルテ番号や氏名などの情報は、診察券がエンボス加工されていて、通称「ガッチャン」と呼ばれる(一般的ではないかもしれません)手動式のインプリンタで、伝票に転写していました。それ以外の、指示などは手書きとなります。

検査などの依頼伝票は、項目がすでに印字されていてチェックを入れる方式のものが多いと思いますが、それでも文字を書く必要がある場合もあります。他のさまざまな指示に関する伝票は医師が手書きします。そのため、書き間違いや読み間違いなどのインシデントも起きていました。

また、伝票には医師のサインが書かれます。医師によって書き方があり、漢字や仮名など、判読しやすく書いてくださる医師も多いですが、記号のような暗号のような、独特なサインも少なくありませんでした。入職して最初のハードルは、サインを覚えることだった記憶があります。
検体と紙伝票
紙伝票での運用の場合、多くの場合、検体のラベルも手書きのシールなどを貼っていました。書く人の技量なのか、施設での取り決めか、氏名はカタカナで書かれていたと思います。もっとも、診察券の氏名がカタカナで作られていますから、その通りに記名するとカタカナになります。
同姓同名が判明している場合などは、カルテ番号を追記していましたが、気付かなければ名前のみでした。カタカナは、もちろん読めるのですが、判読し難いような気がします。時々、漢字で書かれている時があり、漢字の方が一目で把握できるというか、認識し易いような印象がありました。

検体と伝票が検査科に届くと、生化学検査、血液検査、一般検査、それぞれで、検体管理のために採番をします。そのため、検体と依頼伝票の照合をしなければなりません。通常、朝の最初の検体を1番として、その日の最後の検体まで連番で採番します。

この作業は一度に届く検体数にもよりますが、「伝票の氏名を読み上げる人」と「検体を探す人」のふたりで行います。多くの場合、赤色マジックを使用して手書きで番号を書きます。検体数が少なければ、ひとりでも不可能ではありませんが、検体の取り間違いなどを防止する上でもふたりでの作業が推奨されます。しかし、あくまでも人が目で見て行う作業です。細心の注意を払っていたとしても、検体の取り間違いなどの医療過誤を完全に防止することは困難といえます。

紙伝票での検査の進め方

紙伝票での検査は、採番した番号順に、氏名や検査項目を検査台帳に記載します。健診などでは、すべての検体が同じ検査項目という場合もあると思いますが、病院では、すべての検体が同じ検査内容というわけではありません。したがって、用手法で検査を行う場合は、台帳をもとにその検査の依頼がある検体を拾い出すことになります。そのため、検体は番号順に並べておきます。

拾い出した検体で検査を進め、結果が出ると検査台帳に記載します。
すべて検査が終わると、今度は報告書に結果を転記します。数値の間違いがないよう注意して記載し、ダブルチェックなどもして、報告書の提出となります。
自動化の兆し
自動分析機が開発されたのは、概ね1950年代といわれています。
生化学検査の分野では、1950年代後半、アメリカのテクニコン社がフロー方式の自動分析装置を発表したのが最初とされています。「フロー方式」というのは、検体を気泡で分離しながらチューブ内を流し、試薬と混合して測定する方法です。現在主流となっている自動分析装置とは少し異なる方法でした。日本には1960年代後半に導入されたようです。

血液検査の血算では、アメリカのコールター社が、電気抵抗法を用いて血球を計数するコールターカウンターを開発しました。1950年代後半のことです。日本には1960年代初めに導入されました。
尿の定性検査の分野では、日本の京都第一科学(現:アークレイ)が、1970年台前半に尿試験紙を用いた自動分析装置を開発
したのが最初とされています。日本で開発された分析機が、世界各国で採用されるようになっていったのです。

生化学の場合、初期の自動分析機は項目数が多くないので、用手法で検査をする項目もありました。この場合、報告書は手書きになる場合が多かったと思います。
血算や尿の定性検査の場合、血液像や尿沈渣の結果は手書きになりますが、機器で測定した項目の報告は、機器に接続しているチケットプリンタで、1件ずつ印字することもあったと思います。

検査科内のシステム化へ
検査に自動分析機が導入されると、その機器に付属して、検査システムも一緒に導入されるようになりました。

初期のシステムは多くの場合、1台の機器に接続して依頼情報を機器に送信し結果を取り込む、といったものだったと思います。この場合、患者情報や検査項目などの依頼情報は手動で入力します。
測定結果を取り込んだあと、報告書を作成することができ、精度管理なども把握することが可能になりました。
また、用手法の項目を入力でき、一括で報告書を出力することができるようなりました。

この分析機に付属するシステムは、少しづつ大きなシステムとなり、いくつかの部署で運用することができるようにもなりました。単純に1つの測定機器の管理だけではなく、患者情報を管理し、何台かの機器を接続することが可能となりました。一部門だけではなく、例えば生化学検査、血液検査、一般検査の3部門で同じシステムを運用することが可能になったのです。

システム化することにより、分析機から結果を自動に取り込むことが可能となり、報告書も作成することが可能となりました。その結果、検査結果の誤記や入力ミスなどのインシデントは無くなり、報告書作成までの時間も短縮することができました。

しかし、このシステムはあくまでも検査科内のシステムですから、検査の依頼は紙伝票の運用です。医師から依頼伝票を受け取って手動で入力するので、この作業での検査過誤の防止にはつながりません。
オーダリングシステム
1990年代に入って、紙伝票で運用していた検査や処方を電子化した「オーダリングシステム」というシステムが導入されるようになりました。これによって、医師の指示が電子データで各部署に迅速に伝達されるようになりました。検査依頼、注射、薬剤の処方、食事の指示、看護師への指示など、医師からのすべての指示が含まれ、手書き伝票は廃止されました。

紙伝票での運用は、書き間違い、読み間違いなどのヒューマンエラーが問題となっていました。会計業務上も、すべての紙伝票から間違いなく請求することには多大な労力を要し、課題もありました。
オーダリングシステムによって、紙伝票運用のデメリットを払拭することができました。また。医事会計システムと連携することにより、会計業務の労力の軽減と迅速化も可能となりました。

オーダリングシステムが導入されると、検査の分野では、患者情報と医師の依頼情報に基づいたバーコードラベルが発行できるようになりました。検体には、手書きのラベルに代わってバーコードラベルが貼られるようになりました。検査科では、このバーコードを読み込むことで依頼情報を受け取ることができ、依頼情報の手入力が不要となりました。作業時間も短縮され、検体と伝票の照合における検体取り間違いなどの検査過誤は軽減することができました。

ただ、検査室内での採番においては、若干問題が残っています。検査システムの構築の仕方にもよりますが、多くの場合、バーコードラベルを受け付けることによって、検査室内の連番で採番されます。この番号を検体に記載する作業は、手書きで番号を書く場合と、受け付けの際番号付きラベルが発行され、これを検体に貼付する場合などがあります。いずれにしても手作業となり、検査過誤が起きる可能性があります。
大きな施設では、すべてがオートメーション化されていて、ロボット技術などを駆使して、再検査時の検体の拾い出しなど、検体の管理も自動で行われるため、検査室内の番号管理は不要かもしれません。しかし、一般的な検査施設では、手作業による部分も多く、番号管理も必須といえます。そのため、検体の取り間違いなどの防止は課題といえます。

課題はあるものの、オーダリングシステムとバーコードラベルの導入は、業務の効率化の面で画期的な進歩をもたらしたと思います。オーダリングシステムが導入された頃、友人の技師が、「朝、身の置き所がないほど暇になったの」と言っていたことが思い出されます。

朝といえば、病棟の検体がまとめて届き、外来の至急検体も届き、処理する検体数が一日の最多ともいえます。その多数の検体と伝票との照合や、検査依頼の入力作業は、恐ろしく煩雑で、神経を使う作業です。この作業が、効率化されたことで、細心の注意を払うべき別の作業が明確になったともいえます。この意義は大きいと思います。

電子カルテの導入

オーダリングシステムが導入されても、カルテは紙のまま運用されていました。
2000年代に入って、医療情報を電子化して管理する「電子カルテシステム」が導入されるようになりました。これによって、患者情報などが電子化され、オーダリングシステムとの機能統合により、医師のさまざまな指示がリアルタイムで各部門に共有され、診療録、看護記録、検査結果、画像データなどの一元管理が可能となりました。

検査結果も原則として検査システムから送信されるため、報告書の発行などの時間が不要となり、迅速な報告が可能となりました。

現在では、電子カルテを導入している病院が多くなりました。大病院はもちろんのこと、中小規模の病院やクリニックなどにも、導入する施設が増えてきています。
検体検査とシステム化
オーダリングシステムとバーコードラベルの登場で検査伝票を廃止することができたことは、検体検査にとっては大きな転機だったといえると思います。今では当たり前になっていますが、バーコードラベルを読み込むだけで、すべての必要な情報を入手できることは画期的なことでした。業務の省力化、効率化が進みました。

手書き伝票と検査台帳の時代は、検査そのものはもちろんのこと、準備や報告にかなりの労力を費やしていました。また、このころの検査は用手法で行われていましたから、多数検体の処理は難しかったといえます。
自動分析機が導入されるようになって、検査では多数検体の処理が可能になりました。しかし、オーダリングシステム導入以前は、依頼は紙伝票でしたから、その受付業務は煩雑でした。

オーダリングシステムが導入されて、受付業務が効率化され、電子カルテの導入により、省力化、効率化は盤石なものとなっています。
しかし、ラベルの貼り間違いなどの検査過誤はなくなってはおらず、大きな課題です。また、自動分析機などの検査機器が大規模になってきたことは、処理能力の向上をもたらしましたが、メンテナンスなど機器の管理という重要な業務も発生しています。

すべての施設が同じ状況だったわけではないと思います。
システム化は、それぞれの施設の事情に合わせた形で構築され、発展していると思います。
自動分析機を導入したから、あるいはシステムが入ったから、といった理由で、検査室の中での検体検査を担当する技師数は、多くの場合、用手法のころと比べて減っているのではないかと思います。確かに、システムの導入により、効率化、省力化は進んだと思います。

しかし、システムも分析機も、導入後に何も管理をする必要がないわけではありません。紙伝票や検査台帳を使った用手法による検査とは違った、システムや機器の管理や整備といった新たな業務があります。また、処理する検体数も、以前に比べて格段に増加し、項目数も増え、迅速な報告が求められています。その意味では、自動分析機やシステムが導入されたからといって、決して仕事が楽になったわけではなく、効率化された部分ももちろん多々ありますが、新たに注意を払うべき部分も多くあるといえます。

検査室の様子については次の記事でどうぞ
検体検査については次の記事で説明しています

厚生労働省のホームページです。医療機関向けの内容もありますが、電子カルテの普及状況などの資料などをみることができます





コメント